Дата публикации 27 сентября 2019Обновлено 29 апреля 2021
Определение болезни. Причины заболевания
Метастазы опухолей — это распространившиеся по организму раковые клетки, закрепившиеся в одном или нескольких внутренних органах. В 90% случаев именно метастазы становятся причиной гибели онкобольного [1][2]. Метастазировать могут любые злокачественные опухоли, это одно из свойств, которое отличает их от доброкачественных образований.
В настоящее время известно, что метастазирование — это сложный, динамический процесс. В нем играет роль мутационная нагрузка опухоли (количество мутаций в генетическом коде раковых клеток), взаимодействие между раковыми и нормальными клетками, сигнальные молекулы, которые находятся в межклеточном веществе (они взаимодействуют с клетками и контролируют их рост и размножение).
Вероятность развития метастазов
Возникнут метастазы или нет, зависит от нескольких факторов:
- Вид рака. Например, базалиома метастазирует крайне резко, а меланома относится к высокоагрессивным новообразованиям, при которых метастазы развиваются очень быстро.
- Молекулярно-генетические особенности рака. Например, тройной негативный рак молочной железы более склонен к метастазированию, чем опухоли, имеющие рецепторы к эстрогену, прогестерону или связанные с гиперэкспрессией белка HER2.
- Степень злокачественности опухоли. Чем она выше, тем агрессивнее рак и выше вероятность его метастазирования.
- Особенности локализации. Например, рак груди во внутреннем квадранте молочной железы метастазирует чаще, чем опухоли в боковых квадрантах.
- Особенности роста. Опухоли с инфильтративным ростом метастазируют чаще и быстрее, чем опухоли, растущие поверхностно. Например, грибовидные опухоли толстой кишки и желудка менее злокачественны, чем инфильтративные формы рака этих органов.
Что влияет на скорость распространения метастазов
Скорость распространения метастазов также зависит от вида рака, степени злокачественности опухоли и её молекулярно-генетических особенностей. Например, высокий уровень белка бета TGF может повышать скорость распространения метастазов.
Однако чаще в клинической практике скорость распространения метастазов по организму ассоциируют с видом рака и его локализацией. Например, низкодифференцированные опухоли метастазируют раньше, чем высокодифференцированные, а рак лёгкого, благодаря хорошему кровоснабжению, распространяется гораздо быстрее, чем рак простаты.
После того как произошло метастазирование, бороться со злокачественной опухолью становится очень сложно, это последняя стадия развития онкозаболевания. С этого момента лечение носит паллиативный характер: оно помогает затормозить прогрессирование рака, продлить жизнь и улучшить состояние, но не излечить больного [3].
Чаще всего злокачественные опухоли метастазируют в кости, лёгкие, печень и головной мозг. При некоторых типах рака опухолевые клетки распространяются по поверхности брюшины.
Сложная цепочка событий, в результате которых злокачественная клетка отрывается от материнской опухоли, мигрирует в организме и образует вторичный очаг в другом органе, не до конца изучена, и работа в этом направлении продолжается [1]. Некоторые теории пытаются объяснить причины метастазирования.
Одна из них гласит о том, что из-за накопившихся мутаций происходит эпителиально-мезенхимальный переход: опухолевые клетки начинают напоминать те, что находятся в теле эмбриона и участвуют в заживлении ран. Они имеют неправильную форму, не удерживаются на определенном месте и могут мигрировать в организме.
Согласно другой теории, метастазы происходят из стволовых клеток, которые в норме должны замещать погибшие в результате повреждений или естественным образом клетки. В пользу этой теории свидетельствует тот факт, что опухолевые и стволовые клетки имеют ряд общих черт в строении и биохимических процессах.
Есть мнение, что злокачественной опухоли помогают распространять метастазы макрофаги («клетки-пожиратели»), которые в норме должны устранять чужеродные частицы. При раке они поддерживают воспаление и ангиогенез (процесс образования новых кровеносных сосудов). Это способствует миграции опухолевых клеток.
У онкологических больных ежедневно выходят в кровоток миллионы раковых клеток. Но лишь немногие из них могут дать начало метастазам. Это зависит от гистологического типа опухоли (из каких тканей она произошла), степени агрессивности опухоли (стадии рака), дифференцировки клеток (насколько сильно они утратили черты нормальных).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы метастазов опухоли
Наличие метастазов предполагает наличие первичной опухоли. Соответственно именно на симптомы первичной опухоли накладываются симптомы метастазов. При этом далеко не всегда метастазы рака вызывают симптомы сами по себе. Это зависит от размеров, количества и локализации опухолевых очагов.
Особенности метастазирования опухолей
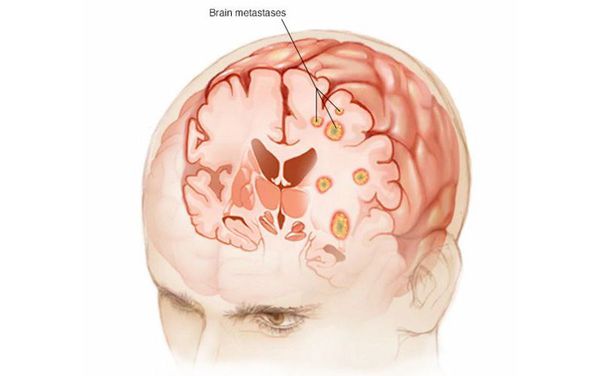
Метастазы в головном мозге проявляются в виде головных болей, тошноты и рвоты, сонливости, угнетения сознания, двоения в глазах, неврологической симптоматики: ухудшения зрения, нарушения движений, речи. Обычно эти симптомы нарастают постепенно, в течение нескольких недель. Если происходит кровоизлияние в метастаз и нарушается кровообращение в головном мозге, проявления возникают быстро и напоминают инсульт. При ремиттирующем варианте (когда обострения чередуются с ремиссиями) симптомы меняются волнообразно, с периодами обострений и улучшения состояния [5][6].
При костных метастазах симптомы возникают практически всегда. Более чем две трети больных предъявляют жалобы на сильные мучительные боли. Злокачественная опухоль разрушает костную ткань, результатом становятся патологические переломы, которые возникают от небольших нагрузок. Нарушается функция пораженных конечностей, ограничивается активность пациента. Боли возникают из-за нарушения структуры костной ткани (микротрещины), опухолевые клетки вырабатывают биологически активные вещества (простагландины, фактор роста нервов, эндотелины и брадикинин), которые воздействуют на нервные окончания. Возникновение и сила болевых ощущений не зависят от количества, размеров и локализации костных метастазов, от типа первичного рака [7]. Костные метастазы часто локализуются в позвоночнике. Обычно беспокоят постоянные боли тянущего или жгучего характера, они усиливаются по ночам, распространяются в конечности [8].
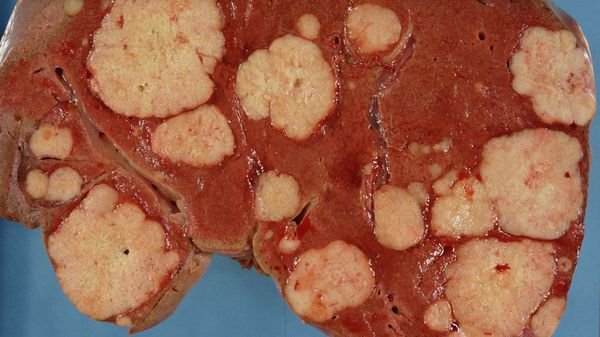
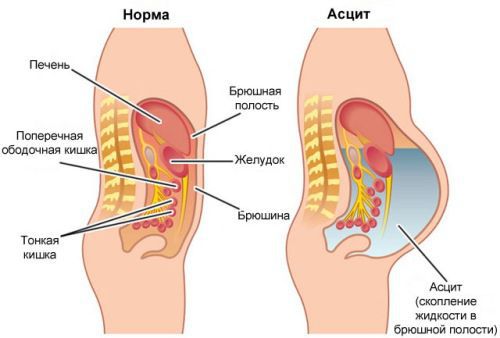
Метастазы в печени зачастую долго не вызывают симптомов — орган довольно большой и какое-то время может функционировать, несмотря на поражение опухолью. Время возникновения и выраженность симптомов зависят от количества, расположения и размеров опухолевых очагов. Отмечается потеря аппетита и снижение веса, тошнота, повышенная утомляемость, слабость, чувство дискомфорта, боли в животе. При нарушении оттока желчи развивается механическая желтуха. Возникает асцит – состояние, при котором в брюшной полости скапливается жидкость.[9]
Патогенез метастазов опухоли
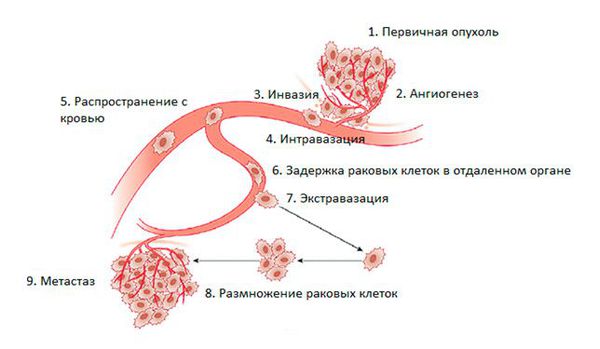
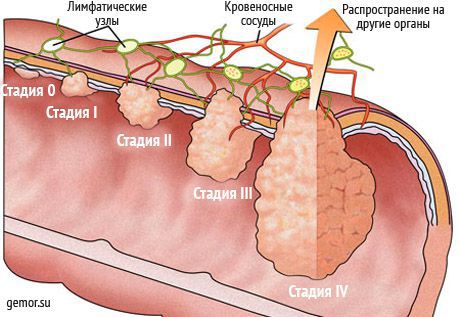
Метастазирование — сложный процесс. В нём выделяют пять основных этапов.
На этапе I происходит инвазивный рост. Это общая особенность всех злокачественных опухолей — они могут прорастать в окружающие ткани и распространяться на соседние органы [1][10]
На этапе II происходит интравазация — проникновение опухолевой клетки в кровеносный или лимфатический сосуд. Это сложный процесс, в нем участвуют различные сигнальные молекулы, белки, рецепторы, ферменты. Играет роль количество кровеносных сосудов в области злокачественной опухоли, их диаметр. Кроме того, опухолевые клетки умело манипулируют здоровыми тканями, в результате чего те помогают им метастазировать [1][11].
Далее, на этапе III, опухолевые клетки мигрируют в организме с током лимфы (лимфогенно) или крови (гематогенно). Большинство раковых клеток в процессе погибают. Они могут распространяться по отдельности, но чаще всего путешествуют группами — кластерами[1].
На этапе IV опухолевые клетки, успешно завершившие путешествие по кровеносным или лимфатическим сосудам, покидают их и проникают в ткани органов. Этот процесс называется экстравазацией. Он довольно сложен, играют роль особенности кровотока, различные клеточные и молекулярные механизмы. Доказано, что большое значение имеет структура ткани, поэтому метастазы с наиболее высокой вероятностью возникают только в определенных органах [1].
На последнем этапе V опухолевые клетки обосновываются на новом месте и образуют вторичные очаги. После этого начинается рост метастазов. Вероятность того, что это произойдет, зависит от свойств самих раковых клеток и органа, в который они распространяются [1].
Пути метастазирования
В зависимости от путей распространения выделяют следующие виды метастазов:
- Лимфогенные метастазы — раковые клетки распространяются по лимфатическим сосудам. С током лимфы злокачественные клетки сначала попадают в ближайший (регионарный) лимфоузел. На какое-то время этот узел их задерживает, но клетки всё равно попадают в выносящие лимфатические сосуды, а из них в вены. Поражённый лимфоузел перестает выполнять свои функции, поэтому лимфа перераспределяется на другие лимфоузлы, куда также заносятся метастазы. Если поражённый участок с нарушенной проходимостью сосудов обширный, то может развиться ретроградный ток лимфы по обходным и непредсказуемым путям. При этом метастазы могут возникнуть на противоположной стороне тела, относительно первичного опухолевого очага.
- Гематогенные метастазы — раковые клетки распространяются по кровеносным сосудам. Обычно опухоли метастазируют по венам. Артериальное метастазирование встречается крайне редко. Это связано с тем, что ткани артерий выделяют молекулы, подавляющие ферменты опухолевых клеток. А также с тем, что при попадании опухолевых клеток в просвет более мелких артерий, сосуд перекрывается, что делает невозможным дальнейший рост метастаза. А вот венозный путь задействуется практически постоянно. Чаще всего такие метастазы оседают в лёгких и печени.
Также выделяют следующие пути распространения метастазов:
- Имплантационный — распространение происходит при контакте опухоли с воспринимающей поверхностью. Так может метастазировать рак желудка, яичников, колоректальный рак и некоторые другие опухоли.
- Интраканаликулярный — опухоль распространяется внутри определённого анатомического пространства, например в брюшных каналах или плевральной полости.
Классификация и стадии развития метастазов опухоли
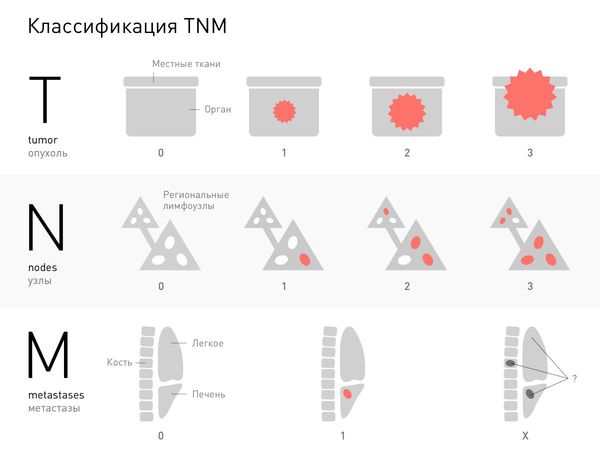
Практически для всех злокачественных опухолей стадию определяют в соответствии с общепринятой международной системой TNM. Буква T обозначает характеристики первичной опухоли. Указывают цифры от 1 до 4, они обозначают степень прорастания злокачественной опухоли вглубь органа, в окружающие ткани. Буква N обозначает распространение рака в регионарные лимфатические узлы. Если очагов в лимфоузлах нет, указывают N0, цифры 1 и 2 обозначают разные степени их вовлеченности.
Для обозначения отдаленных метастазов применяют букву M. M0 — отдаленные метастазы не обнаружены, M1 —обнаружены [1].
В соответствии с другой классификацией, выделяют четыре стадии распространения злокачественных опухолей в организме:
- «рак на месте» – опухоль, находящаяся в пределах тканей, в которых возникла, и не прорастающая глубже;
- локализованный рак —опухоль находится в пределах одного органа;
- регионарный рак прорастает в соседние органы, распространяется в регионарные лимфатические узлы;
- распространенный рак — если имеются отдаленные метастазы [12].
Эти этапы не следуют строго один за другим. Метастазирование может происходить на самых ранних этапах развития злокачественной опухоли — новообразование может быть небольшим, но микроскопические метастазы в нём уже имеются. Фактически у большинства пациентов, которым установили диагноз «рак», уже есть микроскопические метастазы, которые ещё никак себя не проявили [1].
Осложнения метастазов опухоли
Именно осложнения становятся причиной гибели большинства онкологических больных.
Одно из распространенных осложнений при раке на поздних стадиях — асцит, патологическое скопление жидкости в брюшной полости. Чаще всего это состояние встречается при злокачественных опухолях яичников, молочной железы, толстой кишки, поджелудочной железы, желудка. Поначалу симптомы при асците отсутствуют. Когда в животе скапливается достаточно много жидкости, он увеличивается в объёме, больной набирает вес, быстро наедается, беспокоит тошнота, появляются отеки на ногах. Половина онкологических пациентов, у которых диагностирован асцит, погибает в течение 1–4 месяцев [13].
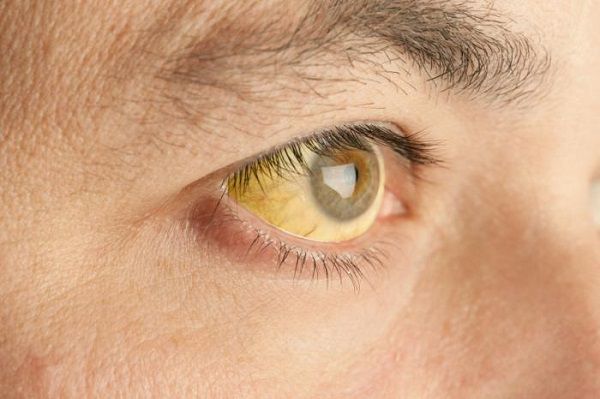
Механическая желтуха — это осложнение, которое формируется в результате нарушения оттока желчи. При этом кожа и белки глаз окрашиваются в желтый цвет, моча становится тёмной, стул обесцвеченным, больного беспокоит зуд, общее недомогание. Механическая желтуха ухудшает состояние пациента, способствует нарушению функции печени, из-за неё становится затруднительным проведение активного противоопухолевого лечения [14].
Гиперкальциемия развивается при костных метастазах. Уровень кальция в крови повышается из-за разрушения костной ткани и выработки опухолевой тканью биологически активных веществ. Больного беспокоит жажда, сухость во рту, тошнота и рвота, запоры, увеличивается количество мочи. В тяжелых случаях развиваются тяжёлые нарушения функции почек, помрачение сознания. Возникает угроза для жизни пациента.
Сдавление спинного мозга из-за метастазов в позвоночнике возникает у 5–10% онкологических больных. Первым симптомом этого состояния становятся боли в позвоночнике, руках, ногах. Нарушаются движения, мышцы становятся слабее, возникает чувство онемения, покалывания. Если ничего не предпринимать, развивается паралич ног или рук (в зависимости от того, на каком уровне сдавлен спинной мозг), больной перестает контролировать мочевой пузырь и прямую кишку [8].
Отёк, который приводит к повышению внутричерепного давления, возникает при метастазах в головном мозге. В лёгких случаях возникают такие симптомы, как головная боль, усиливающаяся при смене положения тела, головокружение, тошнота, рвота. Более тяжёлые проявления: двоение в глазах, сонливость, периодические нарушения зрения, упорная икота, нарушение сознания. Грозные признаки метастазов — урежение частоты пульса, дыхания, повышение систолического артериального давления. При сильном повышении внутричерепного давления часть головного мозга буквально выдавливается в отверстие, через которое выходит спинной мозг. Нарушается работа нервного центра, отвечающего за дыхание, и это приводит к гибели больного [6].
Диагностика метастазов опухоли
Диагностика онкологических заболеваний состоит из нескольких этапов. На первом этапе проводят относительно простые, недорогие и широко доступные методы диагностики: они позволяют обнаружить в том или ином органе новообразование. Но пока нельзя точно сказать, является ли оно злокачественной опухолью. Диагноз нужно уточнить, обычно для этого прибегают к биопсии. Врач получает фрагмент подозрительной ткани и отправляет в лабораторию для цитологического и гистологического исследования. Если в образце обнаружены раковые клетки, диагностируют злокачественную опухоль.
Далее нужно уточнить стадию рака и выяснить, есть ли вторичные очаги в других органах. Для этого применяют:
- рентгенографию грудной клетки, костей;
- компьютерную томографию;
- магнитно-резонансную томографию;
- УЗИ внутренних органов;
- эндоскопические исследования;
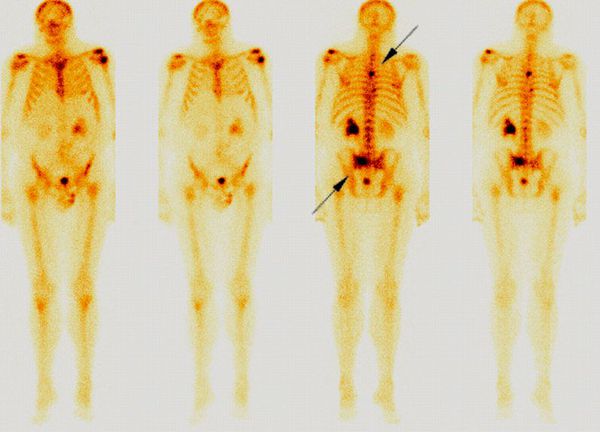
- остеосцинтиграфию — во время этой процедуры в организм вводят радиофармпрепарат, который накапливается в костной ткани и «подсвечивает» метастазы на снимках, выполненных специальным аппаратом.
- ПЭТ-сканирование — в организм также вводят радиофармпрепарат, который накапливается в опухолевых очагах;ы
- ангиографию — исследование, во время которого рентгеноконтрастный раствор вводят в сосуды.
Иногда метастазы обнаруживают раньше, чем первичную опухоль. В некоторых случаях удается выявить только вторичные очаги, а где находится первичная опухоль – неизвестно. Это так называемые метастазы без выявленного первичного очага [15].
Лечение метастазов опухоли
Лечение рака с метастазами — сложная задача. В редких случаях, когда имеются единичные очаги, их можно удалить, как и первичную опухоль. Помимо хирургических вмешательств, применяются некоторые специальные методы лечения. Например, некоторые метастазы в головном мозге можно уничтожить с помощью стереотаксической радиохирургии — аппарата «гамма-нож».
Этот аппарат испускает множество гамма-лучей, которые концентрируются там, где находится злокачественная опухоль. Каждый луч по отдельности очень слаб и не может причинить вреда тканям, через которые проходит. Но там, где они фокусируются, патологически измененные ткани погибают. Есть устройство, которое работает по аналогичному принципу, но в нем применяются рентгеновские лучи — кибернож[5][6].
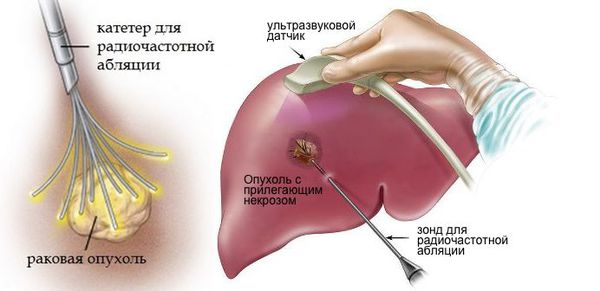
Очаги в печени можно разрушить с помощью радиочастотной аблации — во время этой процедуры в орган вводят иглу и подают на нее радиоволны высокой частоты. Также для разрушения опухолевых узлов в печени применяют микроволновую аблацию (разрушение с помощью микроволнового излучения), лазерную аблацию, криоаблацию (разрушение с помощью низких температур) [17].
К сожалению, в большинстве случаев во время обследования оказывается, что метастазов уже много, они находятся в разных органах, и многие из них имеют очень мелкие размеры. В этом случае их уже нельзя удалить. Больному назначается системная терапия:
- химиопрепараты представляют собой сильные клеточные яды, которые действуют на быстро размножающиеся опухолевые клетки и уничтожают их;
- таргетные препараты по сравнению с классическими химиопрепаратами, действуют более прицельно. Каждый таргетный препарат имеет определенную мишень — молекулу, которая помогает раковым клеткам быстро размножаться и поддерживать жизнедеятельность;
- применение иммунопрепаратов из группы моноклональных антител – инновационное направление в лечении онкологических заболеваний, эти препараты блокируют молекулы, которые мешают иммунитету распознавать и уничтожать злокачественные опухоли.
Также применяют лучевую терапию. Все эти методы лечения врач может комбинировать.
Большая проблема в применении противоопухолевых препаратов — развитие резистентности (устойчивости) со стороны злокачественной опухоли. Со временем остаются самые стойкие раковые клетки, в них происходят новые мутации, и лекарства, которые помогали раньше, перестают действовать, болезнь снова начинает прогрессировать [18]. В таких случаях врач может изменить назначения. Подобрать персонализированную, то есть оптимальную для конкретного пациента, терапию помогают молекулярно-генетические исследования. Образец опухоли отправляют в лабораторию, где определяют, какие мутации в ней произошли, какие молекулы в опухолевых клетках могут стать мишенями для лекарственного воздействия, и какие препараты будут наиболее эффективны в данном случае [19].
Многих пациентов при злокачественных опухолях с метастазами беспокоят мучительные боли и другие симптомы, противоопухолевые препараты могут вызывать серьезные побочные эффекты. Поэтому важно проводить симптоматическую, поддерживающую терапию.
Прогноз. Профилактика
Чаще всего для оценки прогноза в онкологии применяют показатели пятилетней выживаемости. Они обозначают процент пациентов, оставшихся в живых в течение пяти лет после того, как у них был диагностирован рак. Показатели пятилетней выживаемости при различных типах рака с метастазами представлены в таблице [20].
| Тип злокачественной опухоли | Пятилетняя выживаемость при наличии отдаленных метастазов |
|---|---|
| Рак молочной железы | 27% |
| Рак толстой кишки | 14% |
| Рак легкого | 6% |
| Меланома | 23% |
| Рак желудка | 5% |
| Рак прямой кишки | 15% |
| Рак матки | 18% |
| Рак яичников | 30% |
| Рак предстательной железы | 30% |
| Рак почки | 12% |
| Рак мочевого пузыря | 5% |
| Рак поджелудочной железы | 3% |
| Рак щитовидной железы | 78% |
Эти средние показатели рассчитаны на основе статистики пациентов, у которых диагноз злокачественной опухоли был установлен минимум 5 лет назад. Они не отражают точного прогноза для конкретного больного. В настоящее время появляются новые препараты, подходы, и при некоторых типах рака пятилетняя выживаемость увеличивается.
Можно ли вылечить рак с метастазами
Рак с метастазами чаще всего неизлечим, но правильная терапия помогает продлевать жизнь пациентов и избавлять их от мучительных симптомов. Некоторые больные могут прожить еще довольно долго, не испытывая симптомов и ведя активную жизнь, несмотря на то, что в их теле есть злокачественная опухоль.
Важная мера профилактики метастатического рака — ранняя диагностика онкологических заболеваний. Для этого применяют скрининговые исследования. Важно обращать внимание на любые необычные, длительно сохраняющиеся симптомы, и своевременно обратиться к врачу.
Если рак диагностирован на ранней стадии, и его можно устранить хирургически, во время операции врач должен полностью удалить злокачественную опухоль с окружающими тканями. Нужно достичь отрицательного края резекции: когда по результатам биопсии вблизи разреза нет опухолевых клеток. При повышенном риске рецидива хирургическое вмешательство дополняют химиотерапией, лучевой терапией.
Содержание
-
- 1. Особенности контрастной компьютерной томографии
- 2. Признаки метастазирования
- 3. Показывает ли КТ опухоли и метастазы
- 4. Как выглядят метастазы на снимке КТ с контрастом
- 5. Заключение КТ при метастазах
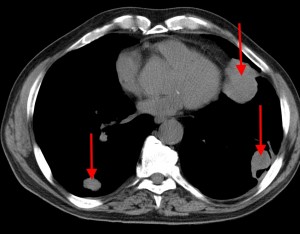
Онкологические заболевания являются серьезной проблемой современной медицины. В случае обнаружения злокачественного новообразования прогноз во многом зависит от стадии развития процесса. При распространении первичной опухоли важно своевременно выявить новые очаги малигнизации. На снимках КТ с контрастом метастазы можно увидеть в регионарных лимфатических узлах, соседних анатомических структурах и удаленных органах.
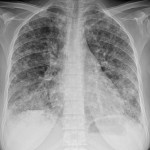
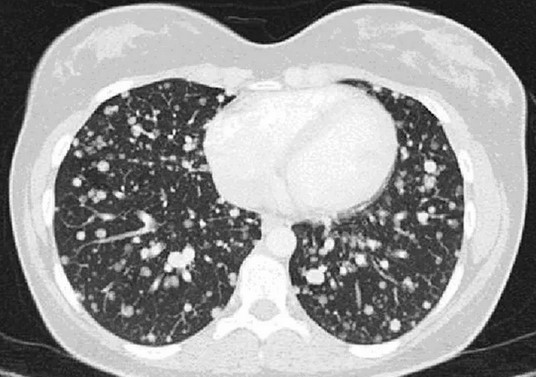
Вторичные очаги в легких при колоректальном раке
Лучевая диагностика позволяет визуализировать внутреннее строение тела без инвазивных воздействий. Наиболее часто в онкологии применяют магнитно-резонансную и компьютерную томографии. Преимуществом КТ является быстрота и доступность обследования, комфортное состояние пациента на протяжении всей процедуры.
Присутствие радиации объясняет некоторые ограничения при назначении компьютерной томографии. Для предупреждения негативного воздействия на организм больного следует соблюдать нормы лучевой нагрузки, прописанные в СанПиН 2.6.1.2523-09. Допустимая (безопасная) доза при рентгенологических исследованиях составляет до 20 мЗв в год.
Особенности контрастной компьютерной томографии
Для проведения КТ используют сложные системы, которые состоят из транспортера, сканирующей части и программного обеспечения. Во время обследования больной лежит на передвижном столе, который постепенно перемещается внутри кольца томографа.
В диагностике неопластических патологий используют мультиспиральные устройства. Аппарат обеспечивает одновременное перемещение стола с пациентом и вращение сканирующих элементов вокруг рассматриваемой зоны. Излучатели «просвечивают» область интереса, детекторы фиксируют информацию о рентгеноконтрастности тканей. Оцифрованные данные поступают на монитор компьютера в виде черно-белых фотографий аксиальных срезов, толщина которых начинается от 1 мм. Фронтальную и сагиттальную проекции достраивают отдельно.
Для уточнения локализации злокачественной опухоли и определения характера взаимодействия пораженных и здоровых тканей создают трехмерную модель сканируемой анатомической зоны.
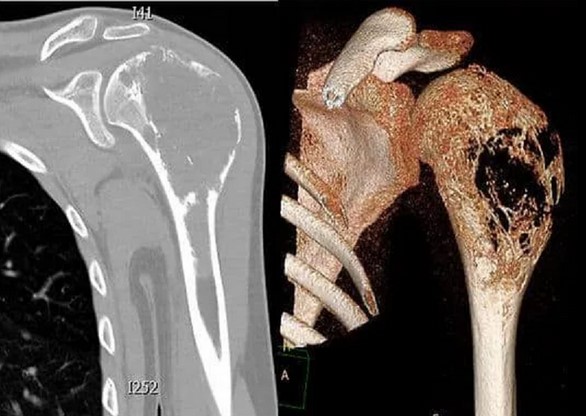
Остеосаркома плечевой кости на КТ
При подозрении на развитие онкологического процесса проводят компьютерную томографию с контрастированием. В качестве окрашивающего вещества применяют йодсодержащий раствор. Препарат вводят внутривенно при помощи катетера и автоматического инжектора.
КТ с контрастированием имеет ряд дополнительных противопоказаний:
- аллергия на йод;
- почечная недостаточность;
- гиперфункция щитовидной железы;
- прием Метформина при сахарном диабете.
Перед обследованием пациент сдает биохимический анализ крови, который позволяет оценить функциональность почек. Больные с сахарным диабетом должны посетить эндокринолога не позднее, чем за 3 дня до процедуры. При терапии Метформином препарат нужно отменить за 72 часа до сеанса КТ.
Контрастная процедура занимает до 30 минут. После инструктажа врач переходит в соседнее помещение и производит несколько нативных снимков. Затем пациенту делают инъекцию йодсодержащего раствора и продолжают сканирование.
Процедура КТ
Метод диагностики применяют во взрослой и детской онкологии. Возврат до 5 лет является относительным противопоказанием. Во время сканирования ребенок должен лежать неподвижно. Изменение позы приводит к искажению результатов. При обследовании детей раннего возраста применяют общую анестезию.
Внутривенное контрастирование ребенку до 12 лет проводят в условиях стационара.
Отличительной особенностью злокачественной опухоли является распространение раковых клеток по организму. Механизм метастазирования включает пять основных стадий:
Инвазивный рост опухоли с прорастанием в окружающие ткани и органы.
Интравазация — проникновение раковых клеток в лимфатический или кровеносный канал. Интенсивность процесса зависит от количества и размеров сосудов в зоне поражения.
Лимфогенная и гематогенная миграция клеток опухоли.
Экстравазация — поражение здоровых тканей. На рассматриваемой стадии большую роль играет структура органа и особенности кровоснабжения анатомической зоны.
Образование вторичных очагов. Количество и интенсивность роста метастазов зависит от типа основной опухоли и особенностей строения пораженного органа.
При лимфогенном пути распространения злокачественные клетки проникают в регионарные узлы, вызывая нарушение функции последних. Происходит перераспределение жидкости. В случае обширного поражения с большим количеством непроходимых участков возможен ретроградный ток с проникновением малигнизированных клеток в отдаленные лимфоузлы. Происходит изменение структуры анатомического образования. Увеличиваются размеры, возрастает плотность органа. При пальпации возникает ощущение спаянности лимфатического узла с подлежащими тканями. Опухолевые клетки проникают в выносящие сосуды, откуда затем мигрируют в вены.
Гематогенные метастазы чаще поражают печень и легкие. Распространение малигнизированных частиц происходит через венозную систему, артериальный путь миграции выявляют крайне редко.
Клиническая картина метастазирования зависит от локализации вторичных очагов. При поражении головного мозга у пациента наблюдают:
- сонливость, слабость;
- угнетение сознания;
- головные боли;
- тошноту, рвоту;
- неврологические нарушения.
Костные метастазы сопровождаются появлением микротрещин, патологических переломов. Клетки опухоли продуцируют активные вещества, которые раздражают нервные окончания. Патологический процесс вызывает сильный болевой синдром, который невозможно снять привычными анальгезирующими средствами. Пациенты жалуются на ухудшение состояния в ночное время. При поражении позвоночного столба боль в спине иррадиирует за грудину, в область таза, нижние и верхние конечности.
Метастазы в легких приводят к появлению следующих симптомов:
- мучительного кашля;
- боли в области грудной клетки;
- хрипов в легких;
- мокроты с примесью крови;
- одышки;
- цианоза лица, конечностей;
- слабости;
- кахексии.
При поражении печени признаки могут проявляться через несколько месяцев. Размеры органа позволяют на протяжении длительного времени сохранять работоспособность.
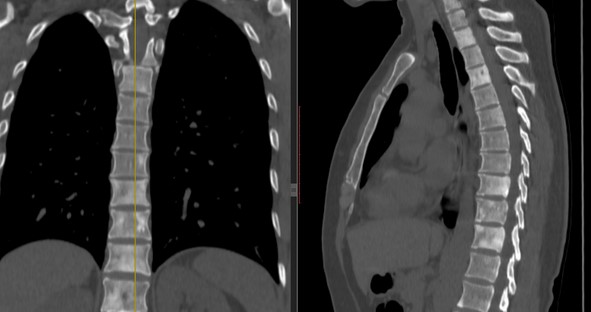
Метастазы в печени на КТ
По мере увеличения количества и размеров вторичных очагов возникают:
- боли в брюшной полости;
- тошнота, отрыжка;
- слабость;
- потеря аппетита и снижение веса;
- желтушность кожных покровов и слизистых оболочек.
Образование и рост метастазов приводит к серьезным осложнениям, которые могут стать причиной гибели пациента:
- отеку головного мозга;
- асциту;
- компрессии спинного мозга;
- гиперкальциемии и пр.
Лечение первичных и вторичных злокачественных новообразований включает в себя иммунную, лучевую и химиотерапию, лазерную, микроволновую и криоаблации, хирургическое удаление опухоли и другие методы.
Нативное сканирование недостаточно информативно в отношении очагов малого диаметра. При использовании контрастного усиления на томограммах видны первичные опухоли и метастазы, размер которых не превышает 3 мм.
Особенностью злокачественных новообразований является патологическая васкуляризация. При контрастировании ткани опухоли интенсивно накапливают окрашивающее вещество, что позволяет четко дифференцировать пораженные участки от здоровых структур.
КТ с усилением дает возможность уточнить размеры, локализацию метастазов, выявить кровоизлияния и очаги некроза в теле объемного образования.
Компьютерная томография наиболее результативна в диагностике опухолевых инвазий грудной полости. Достоверность результатов КТ при определении легочных метастазов выше, чем у рентгенографии. Послойное сканирование поперечных срезов позволяет получить детальное изображение органов грудной клетки и средостения без наложения теней.
Компьютерное исследование показывает особенности диссеминации новообразований головы и шеи, инфильтрацию опухоли в придаточные пазухи носа.
Метод чувствителен в отношении метастазов печени, почек, поджелудочной железы, позволяет выявить изменения в регионарных и отдаленных лимфатических узлах. При остеосаркомах и вторичных очагах в костной ткани сканирование показало наибольшую результативность (по сравнению с МРТ, УЗИ, рентгенографией).
Для вторичного поражения легких характерно появление узловых образований. Гематогенные метастазы на КТ имеют вид округлых очагов с ровными краями и однородной структурой. Интенсивное контрастирование тканей новообразования придает пораженному участку светлый оттенок.
Гематогенные метастазы на снимке КТ
Изменение контура говорит о наличии отека паренхимы легкого, развитии канцероматозного лимфангиита. При кровоизлиянии в тело опухоли, образовании пустот, кист, кальцинатов, рубцов наблюдают структурные изменения.
Лимфогенные метастазы представляют собой мелкие множественные очаги, чаще располагающиеся в плевральных листках и междольковых перегородках. Образования имеют лучистый контур. Одновременно на снимках выявляют увеличение лимфатических узлов средостения.
Костные метастазы выглядят как склеротические или литические очаги. Различают изолированные и диффузные процессы. В некоторых случаях на снимке определяется деформация кости. При метастазировании опухоли в позвоночник возможно сдавление спинного мозга.
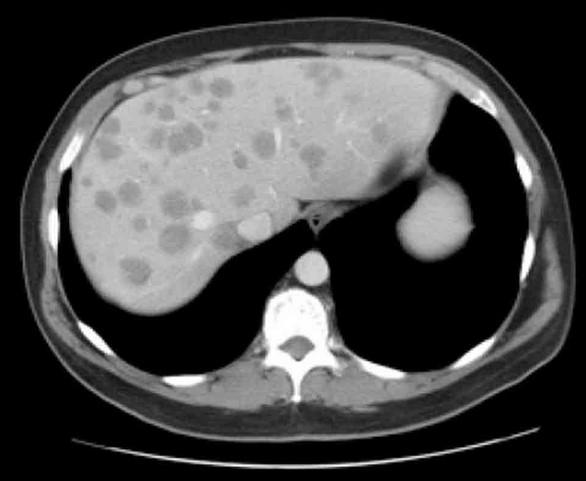
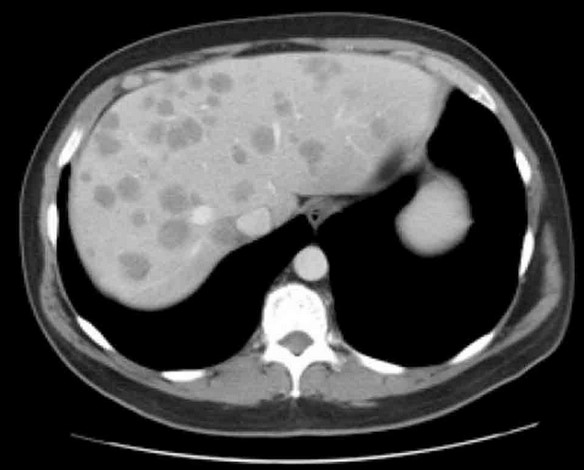
Для вторичного поражения печени характерно появление множественных хаотично расположенных округлых очагов. Различают гипо- и гиперваскулярные образования. Первые накапливают контраст по периферии, с образованием четкого ободка. Центральная часть опухоли остается гиподенсной.
Гиперваскулярные метастазы накапливают контраст в артериальной фазе, могут иметь неоднородную структуру.
Диссеминация онкологического процесса в область головного мозга сопровождается появлением гиперденсных объемных очагов с размытым контуром. Возможно смещение церебральных структур. На КТ видны признаки отека головного мозга.
Интерпретацией результатов компьютерной томографии занимается врач-рентгенолог. Достоверность диагностической процедуры во многом зависит от опыта и квалификации специалиста. В описании исследования указывают:
- наличие и характер патологических изменений;
- локализацию и количество метастазов;
- морфологические и структурные особенности вторичных образований;
- состояние окружающих тканей и регионарных лимфатических узлов.
В ряде случаев дифференциальная диагностика метастазов вызывает затруднения. В указанных ситуациях специалисты рекомендуют воспользоваться услугой «Второе мнение».
Метастатическое поражение позвоночного столба
Медицинский центр «Магнит» специализируется в компьютерной диагностике первичных и вторичных онкологических процессов. При необходимости пациент получает двойное заключение, где результаты КТ описаны разными специалистами-рентгенологами. Услуга «Второе мнение» позволяет избежать врачебных ошибок при постановке диагноза.
Содержание
- Точность метода МРТ
- Причины ошибок диагностики
- Достоверность ПЭТ КТ
- Как избежать постановки неправильного диагноза?
В случае с обследованием человеческого организма на наличие раковых заболеваний ни один из методов не может гарантировать 100% безошибочный результат. Для диагностики применяются ПЭТ КТ, МРТ, классическая КТ, УЗД — все они имеют свои плюсы и минусы. Рассмотрим более подробно МРТ и ПЭТ КТ. Могут ли они ошибаться? Если да, то каковы причины неверных результатов при диагностировании рака?
Точность метода МРТ

- характер контура патологии;
- однородность содержимого;
- степень накопления контрастного вещества.
Это позволяет косвенно определить характер опухоли: доброкачественная или злокачественная. Окончательно подтвердить диагноз может только биопсия, но чем выше квалификация врача, выполняющего расшифровку, тем меньше возможность ошибки. Если соблюдать все правила проведения процедуры, то результат будет корректным.
Причины ошибок диагностики
Ошибки при заключении могут быть следствием неправильного размещения пациента на столе томографа, его движений при сканировании или появления артефактов на снимках. На всех изображениях, полученных при МРТ, есть разного рода артефакты, но они в большинстве случаев легко распознаются специалистом. Однако в некоторых ситуациях они могут имитировать патологические состояния, что требует от врача внимательности при расшифровке изображений.
Причины ошибок можно условно разделить на три группы:
- неправильная подготовка пациента к обследованию;
- недостаточная квалификация врача, проводящего процедуру;
- подбор неверной методики диагностики.
Нарушения процесса исследования из-за пациента
Одной из основных причин неправильных результатов МРТ является нарушение процесса диагностики пациентом. Чтобы подобного не случилось, человек должен:
до начала обследования снять с себя предметы, в состав которых входит металл;
- проинформировать лечащего врача о присутствии в теле имплантов из металла;
- в процессе обследования не совершать никаких телодвижений (соблюдать полную неподвижность).
Последний пункт имеет особое значение для точности результата. Малейшие шевеления пациента приводят к смазанности изображения. Именно поэтому лежать нужно не двигаясь, а это непросто при условии, что процесс длится достаточно долго.
Неверно подобранная методика
МРТ часто не может отличить раковые клетки от отечной жидкости и поэтому выдает неверный результат. Не всегда данный метод обследования может распознать опухоль головного мозга, а также легких из-за высокой воздушности и небольшого количества воды в тканях органов дыхания. Изучить состояние костных структур, используя МРТ, также не получится.
Для выявления новообразований лучше применить КТ. Компьютерная томография отлично справляется с поиском опухолей молочной железы и желудка, а МСКТ способна обнаружить образования величиной 2-3 мм.
Диагностические возможности аппарата напрямую зависят от его мощности. Снимки, полученные с помощью низкопольных установок, не обладают необходимой точностью. Для получения достоверных данных лучше применять оборудование с магнитным полем от 1,5 Тесла.
Недостаточная квалификация специалиста
Оборудование для МРТ очень точно воспроизводит изображение. Далее все снимки передаются рентгенологу, который должен их расшифровать. От его компетентности и уровня квалификации зависит постановка верного диагноза. Жировая клетчатка, мышцы, эпителий дают разный сигнал, поэтому иногда можно даже предположить из какой ткани состоит опухоль. К сожалению, многие врачи допускают ошибки в заключении из-за неверной расшифровки результатов.
Достоверность ПЭТ КТ
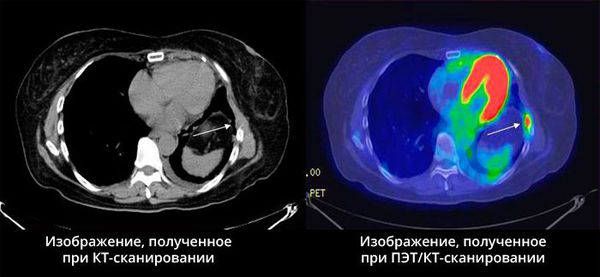
ПЭТ КТ (позитронно-эмиссионная томография, совмещенная с компьютерной томографией) — это исключительный способ радионуклидного обследования, при помощи которого осуществляется диагностика онкологических заболеваний, патологий ЦНС и эндокринной системы. Надежность исследования, в зависимости от исследуемого органа, колеблется в границах от 85 до 99%.
Несмотря на высокий процент точности, иногда ПЭТ КТ все же ошибается. Причиной этого являются разного рода объективные и субъективные факторы.
Основы работы метода

Датчики ПЭТ фиксируют повышенный обмен РФП, как «горячую зону». КТ в это время делает множественные снимки, тем самым указывая точное место локализации патологии. Изображения, выполненные с применением радиофармпрепарата, накладываются поверх срезов, которые были получены при КТ.
Используя метод ПЭТ КТ, можно получить точную оценку строения органов и патологических процессов, узнать их характеристики. При КТ, УЗД и МРТ подобный анализ провести невозможно.
Главные причины ошибок
В основе ошибок ПЭТ КТ лежат следующие причины:
параллельное существование еще одной патологии с аналогичными проявлениями;
- низкое разрешение аппарата ПЭТ КТ;
- заболевание находится на ранней стадии развития;
- телодвижения пациента во время процедуры;
- неправильная подготовка к диагностике;
- присутствие на теле или одежде обследуемого предметов из металла;
- повышенный сахар в крови;
- передвижения пациента в момент распределения РПФ в организме;
- неправильное толкование срезов специалистами.
Как избежать постановки неправильного диагноза?
Для того, чтобы в результате обследования получить правильный диагноз, необходимо:
- правильно подготовиться к предстоящему процессу;
- заранее снять все предметы, в состав которых входит металл;
- не совершать никакой активности во время распределения контраста по организму и в период исследования;
- проинформировать врача о наличии серьезных заболеваний (например, сахарный диабет);
- проходить процедуру в специализированных центрах с высококвалифицированным персоналом и качественным оборудованием.
Поделитесь с друьями!
В настоящее время врачи ведущих клиник мира применяют инновационные методы лечения рака, которые повышают выживаемость пациентов с метастазами. Успехов в лечении метастатического рака достигли онкологи Юсуповской больницы. В больнице применяются современные методики терапии и диагностики, благодаря чему количество больных, которым удалось продлить жизнь и повысить её качество, за последние годы увеличилось. Врачи Юсуповской больницы применяют комплексное лечение, учитывая общее состояние пациента, локализацию опухоли и активность ее метастазирования.
Проблема метастатического рака
В настоящее время в России большинству пациентов ставится первичный диагноз «рак III-IV стадии». Это значит, что у пациента есть отдаленные метастазы. Им необходимо лечение, которое позволит улучшить состояние и увеличит продолжительность жизни. В Юсуповской больнице лечат пациентов с метастазами, тем самым увеличивая продолжительность жизни.
Что собой представляют метастазы рака
Рак бывает первичным, когда опухоль образуется в органе, и метастатическим (Metastasis по гречески означает перемещение), когда опухолевые клетки поражают другие органы. Независимо от размеров первичной опухоли, наличие отдаленных метастазов говорит о IV стадии рака.
Довольно часто врачи впервые определяют метастазы, не диагностировав первичную опухоль. Это случается в случае таких видов онкологической патологии:
- рак молочной железы;
- меланома кожи;
- рак шейки матки;
- рак простаты
- рак желудка
- рак предстательной железы
- рак поджелудочной железы
Как атипичные клетки, из которых состоит раковая опухоль, попадают из одного органа в другой? Известны 3 пути метастазирования рака: лимфогенный, с током лимфы, гематогенный, с кровью и имплантационный.
Попадая в кровь или лимфу, раковые клетки разносятся по всему организму, оседая в различных органах. Там они начинают быстро делиться и образуют метастазы. Эпителиальный рак преимущественно метастазирует по лимфатическим сосудам. Для меланомы и различного вида сарком характерный гематогенный путь метастазирования. Метастазы при раке желудка выявляют по путям оттока лимфы.
На процесс распространения метастаз влияют иммунные и биологические процессы. Одни из них способствуют распространению атипичных клеток, а другие блокируют их. В связи с этим процесс метастазирования может быть или активным, или замедленным. Это во многом зависит от степени злокачественности опухолевых клеток.
Скорость распространения метастаз зависит от многих факторов:
- кровоснабжения органа;
- путей лимфооттока;
- степени злокачественности атипичных клеток;
- состояние иммунной системы.
- Возраст пациента
На интенсивность метастазирования также влияют вирусные инфекции, интоксикация, употребление алкоголя, неправильное питание. Противораковый иммунитет ослабляет хронический нервный стресс и нарушение кровоснабжения (облитерация периферических сосудов).
Метастазируют опухоли независимо от локализации в любой орган. Наиболее часто поражаются метастазами:
- печень;
- почки;
- лёгкие;
- центральная нервная система;
- костная система (позвоночник, рёбра, кости черепа, таза и конечностей, грудина);
- яичники
Симптомы метастатического рака
При наличии метастаз речь идёт о запущенной стадии заболевания. Она проявляется такими общими признаками:
- нарушение сна;
- снижение массы тела;
- ухудшение аппетита;
- головные боли;
- выраженная или общая слабость;
- анемия;
- повышение температуры тела.
- Лихорадка, озноб
- диарея, запоры
- тошнота, рвота
Как выглядят метастазы? Местные симптомы зависят от локализации метастаз. При наличии метастатических очагов в лёгких пациентов беспокоит кашель, боль в грудной клетке и одышка. Метастазы в мягких тканях выявляют при меланоме. Когда диагностированы метастазы в печени, симптомы будут следующие:
- боль в правом подреберье;
- увеличение живота в объеме;
- желтушность кожных покровов и сслизистых
- горечь во рту
- зуд кожи
В печень может метастазировать рак кишечника, желудка, молочной железы и другие. Метастазы Крукенберга – это злокачественные клетки, которые «оседают» в яичниках и формируют вторичную опухоль. При метастазах в костях человек чувствует постоянные боли, не купирующиеся анальгетиками, появляются патологические переломы.
Могут быть метастазы в поджелудочной железе. Когда имеется рак почки, метастазы выявляют в печени, лёгких, головном мозге. Головные боли, головокружение, периодическая рвота, приступы судорог, расстройства чувствительности, памяти, речи, слуха и зрения – это признаки метастазов в головной мозг.
Особо коварные метастазы в позвоночник. Сначала они имеют симптомы, сходные с признаками остеохондроза, не вызывая у больного опасения. Люди не знают, как отличить остеохондроз от метастазов. И только после того, как появляется слабость мышц конечностей, возникают парезы и параличи, врачи обнаруживают значительные изменения в позвонках и признаки сдавления спинного мозга.
Метастазы. Диагностика
В Юсуповской больнице врачи диагностируют метастатический рак, применяя современные методы исследования:
- томографические (МРТ, КТ, ПЭТ-КТ);
- сцинтиграфию костей скелета;
- Ультразвуковое исследование;
- различные диагностические пункции под визуальным контролем томографа;
- полное лабораторное исследование, в том числе определение уровня онкомаркеров в биологических жидкостях, иммунологическое и молекулярно-генетическое;
- эндоскопическую (гастроскопию, бронхоскопию, колоноскопию) диагностику с биопсией;
Лечение метастаз
При лечении метастазов сегодня применяются новейшие достижения молекулярной биологии. Созданы медикаменты, замедляющие рост и уничтожающие клетки метастаз. Врачи Юсуповской больницы применяют комплексное лечение, учитывающее общее состояние здоровья пациента, локализацию основной, вторичной опухоли и их активность метастазирования.
Онкологи Юсуповской больницы применяют индивидуальный подход в лечении пациентов: разрабатывают схему лечения, подбирают максимально подходящие препараты, в зависимости от стадии развития патологического процесса и места расположения злокачественных образований, а также степени поражения здоровых тканей и органов.
В Юсуповской больнице применяются новейшие методики лечения метастаз. Звоните по телефону или запишитесь на прием через форму обратной связи на сайте. Врач-координатор ответит на все ваши вопросы.
Компьютерная томография — один из самых чувствительных и распространенных методов диагностики метастазов в легкие. Это исследование позволяет выявить очаги опухоли меньше 1 мм в диаметре. Более чувствительным и специфичным методом является только ПЭТ/КТ, но он меньше распространен, дороже и сложнее в применении.Для выявления мелких очагов лучше использовать спиральную компьютерную томографию. Чтобы определить метастазы в легкие, контрастное усиление не является обязательным, но может быть полезным для дифференцировки легочных сосудов и лимфоузлов при их вторичном поражении.
МЕТАСТАЗЫ В ЛЕГКИЕ: КЛАССИФИКАЦИЯ
Вторичные легочные узлы можно классифицировать по следующим критериям:
Способ распространения
Выделяют гематогенные метастазы, и лимфогенные метастазы, симптомы и прогноз при которых обычно хуже, чем при гематогенных. В первом случае опухолевые клетки попадают в ткань органа с током крови, во втором случае — с током лимфы, например, при раке молочной железы.
Выделяют также контактные метастазы, возникающие при непосредственном прорастании в легочную ткань рака пищевода, гортани, трахеи и других органов. Крайне редко встречаются аспирационные метастазы, возникающие при вдыхании частиц опухоли гортани, глотки, языка, полости носа или рта.
Сделать КТ грудной клетки в Санкт-Петербурге
Источник метастазирования
Наиболее часто в легкие метастазируют рак почки, скелета, молочной железы; встречаются также метастазы саркомы, семиномы. Не существует достоверных КТ-признаков, позволяющих уверенно отличить отсевы одного типа рака от другого — например, вторичный узел при саркоме от такового при раке молочной железы. Пожалуй, исключением являются редкие метастазы липосаркомы, которые имеют «жировую» плотность на компьютерных томограммах — в пределах -50…-100 единиц Хаунсфилда.
Частота метастазирования опухолей различной локализации в легкое (по данным Розенштрауха Р. В.)
| Первичная опухоль | Частота (%) |
| Хориоэпителиома | 55,4 |
| Рак почки | 34,7 |
| Остеосаркома | 32,3 |
| Семинома | 21,5 |
| Меланома кожи | 20,5 |
| Рак молочной железы | 15,7 |
| Рак легкого | 6,6 |
| Карцинома толстого кишечника | 5,6 |
| Рак матки, саркома матки | 4,2 |
| Рак желудка | 1,6 |
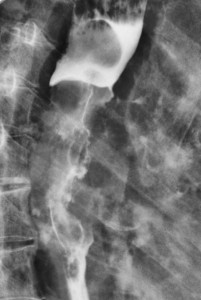
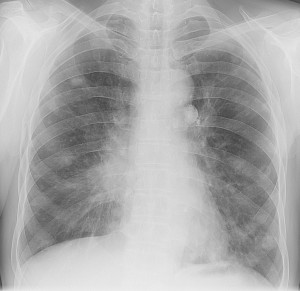
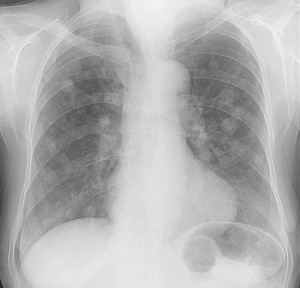
Метастазы в легких — фото рентгенограммы. Округлые тени — метастазы рака пищевода. Хорошо виден большой узел округлой формы вблизи переднего отрезка 2-го ребра. На снимке справа – циркулярное сужение пищевода за счет опухолевого утолщения его слизистой оболочки.
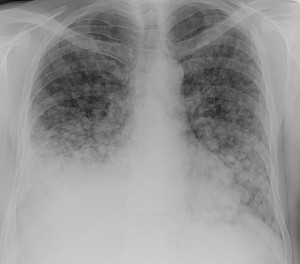
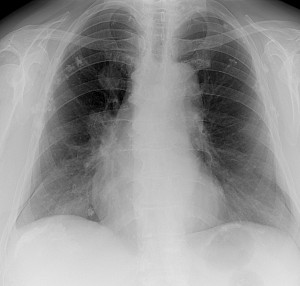
Как выглядят метастазы в легких на рентгене? Слева — узловые образования у пациента с раком яичка. Справа – метастазы рака яичников гематогенного характера с выраженным опухолевым лимфангиитом (обратите внимание на деформированный сетчатый, линейный характер легочного рисунка).
МЕТАСТАЗЫ В ЛЕГКИХ: КЛИНИЧЕСКИЕ СИМПТОМЫ И ПРИЗНАКИ
В подавляющем большинстве случаев вторичные опухоли протекают бессимптомно, по крайней мере, до тех пор, пока не произойдет прорастание в просвет бронха, в плевру, средостение, перикард или сосуды, метастазирование в лимфоузлы средостения. Пациенты предъявляют жалобы на симптомы раковой интоксикации, которые, впрочем, могут быть обусловлены также наличием первичной опухоли.
Одними из первых симптомов являются кашель, одышка, боли в грудной клетке. Наличие крови в мокроте – неблагоприятный признак, который свидетельствует о прорастании бронха опухолью.
Имеет место определенная зависимость между клиническими проявлениями и органной принадлежностью метастазов. Так, по данным Н. И. Рыбаковой, одышка была выявлена в 13% случаев, при этом у большинства пациенток была опухоль молочной железы.
Боли в груди могут быть ранним признаком при субплевральной локализации вторичных очагов.
Рак груди метастазирует лимфогенно в лимфатические узлы средостения, которые, увеличиваясь, нарушают кровообращение. Кроме этого, при раке груди часто возникает опухолевый плеврит. В совокупности эти факторы провоцируют развитие выраженной одышки.
КАК ПОНЯТЬ, ДЕЙСТВИТЕЛЬНО ЛИ В ЛЕГКИХ МЕТАСТАЗЫ?
Иногда дифференциальная диагностика вторичных поражений легких бывает очень сложной и требует глубоких знаний рентгенодиагностики органов грудной клетки. Наиболее профессионально этим занимаются в специализированных легочных учреждениях, например в Санкт-Петербургском НИИ фтизиопульмонологии. Поэтому при сомнениях в диагнозе врачи рекомендуют получить Второе мнение — повторное описание диска КТ, МРТ или рентгенографии с целью подтверждения или опровержения диагноза, а также более точной и детальной оценки изменений. Такую консультацию можно получить с помощью службы консультаций НТРС, которая объединяет известных врачей-диагностов из профильных центров России.
Ниже подробно рассматриваются лучевые признаки легочных метастазов.
КТ-ПРИЗНАКИ МЕТАСТАЗОВ В ЛЕГКИЕ
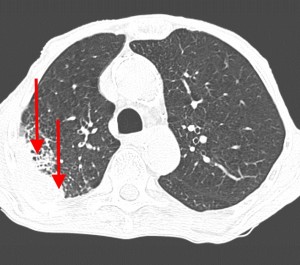
Метастазы чаще всего представлены узловыми образованиями в легочной ткани вне строгой связи с легочными артериями или венами. Для них характерны следующие КТ-признаки:
- Внешний вид
Вторичные узлы гематогенного характера чаще всего имеют ровные края, четкие контуры и однородную структуру. Возможны изменения структуры опухоли вследствие кровоизлияния в паренхиму, обызвествлений, некроза центральной части узла, а также рубцов. Края узла могут стать нечеткими, расплывчатыми, если опухоль провоцирует отек легочной паренхимы, либо «лучистыми», если имеет место опухолевый лимфангиит.
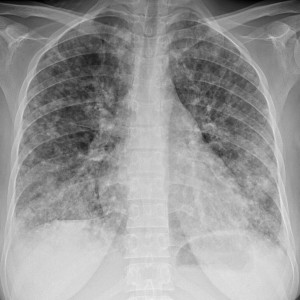
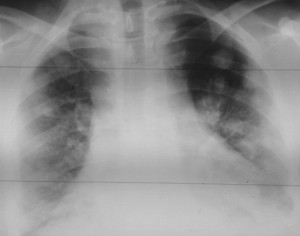
Слева – рак почки с метастазами в легкие, прогноз в данном случае неблагоприятный ввиду метастатического плеврита и дыхательной недостаточности. Определяются очаги с обеих сторон. Справа – мелко- и среднеочаговая диссеминация при раке печени.
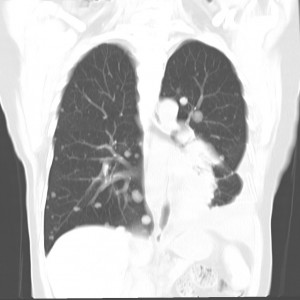
Множественные гематогенные вторичные узлы при раке почки, компьютерная томография (КТ).
Лимфогенные метастазы на рентгене и КТ выглядят как множественные мелкие очаги с диссеминированным распространением, локализованные в междольковых перегородках, в плевральных листках. Вокруг можно видеть характерную картину ракового лимфангиита. Кроме того, практически всегда выявляются патологически измененные и увеличенные лимфатические узлы средостения. Лимфогенное метастазирование необходимо дифференцировать с милиарным туберкулезом, саркоидозом. Иногда это требует привлечения Второго мнения.
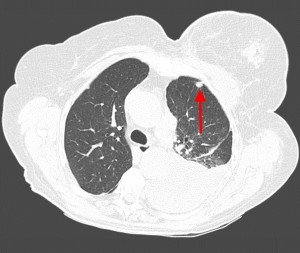
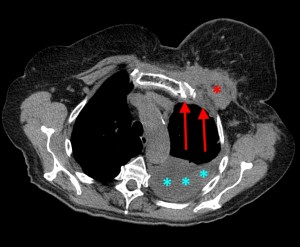
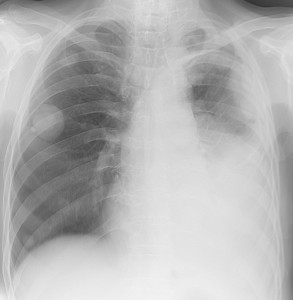
КТ: метастазы в легких при раке молочной железы. На изображении справа красной звездочкой отмечен опухолевый узел в молочной железе, красными стрелками – область прорастания опухоли в грудную стенку. Синими звездочками отмечен карциноматозный плеврит — скопление жидкости в плевральной полости. Слева стрелкой отмечен вторичный узел.
Контактные метастазы представлены мягкотканным объемным образованием, прорастающим из сопредельного органа. Это может быть пищевод, трахея, гортань, реже опухоль исходит из плевры (мезотелиома), диафрагмы, ребер, позвонков.
Пример контактного распространения опухоли: мезотелиома плевры, прорастающая в верхнюю легочную долю и грудную стенку. Спиральная компьютерная томография (МСКТ).
- Количество
Чаще всего метастазы выглядят как множественные очаги. Одиночные вторичные узлы крайне редки и встречаются меньше чем в 5% случаев. Чем больше узлов выявлено, тем выше вероятность их метастатической природы. Одиночный метастаз нужно дифференцировать с первичным раком, для этого обычно требуется тканевое исследование после оперативного вмешательства или биопсии.
- Распределение
Гематогенные метастазы наиболее часто локализуются в периферических отделах легких, вдали от крупных сосудисто-бронхиальных пучков, вблизи плевральной оболочки. При множественных поражениях гематогенного характера наблюдается тенденция к увеличению количества очагов в направлении «сверху-вниз». Чаще гематогенные метастазы расположены хаотично, вне четкой связи с бронхами и видимыми легочными сосудами. Практически не бывает такого, чтобы гематогенные вторичные узлы находились только с одной стороны, или занимали только одну долю или сегмент. При наличии такого распределения в первую очередь нужно думать о туберкулезе (верхние доли), множественных абсцессах и т. д.
Лимфогенные метастазы проявляются увеличением лимфатических узлов средостения в сочетании с мелкоочаговой диссеминацией с очагами до 2-3 мм в диаметре вблизи плевры и в междольковых перегородках, а также по ходу бронхов и сосудистых пучков.
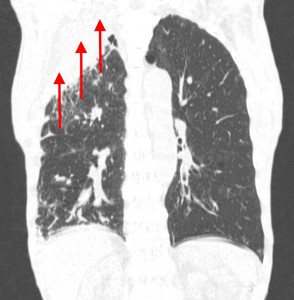
Гематогенные метастазы саркомы мягких тканей бедра на КТ (справа) и рентгенограмме (слева).
Контактные метастазы обычно единичны и располагаются на границе с другими органами, реже со стороны диафрагмы.
Отдельно рассматриваются метастазы первичного рака легкого – гематогенного и лимфогенного характера. Гематогенные могут быть локализованы на стороне поражения или с обеих сторон. Лимфогенные — в лимфоузлах корня на стороне поражения, а также на противоположной стороне. Чем дальше расположены метастазы от основной опухоли, тем хуже прогноз.
Обратите внимание на увеличение и нарушение структуры корня правого легкого. Это центральный рак. Кроме того, выявлены очаговые тени в обоих легочных полях (гематогенное распространение), а также «лучи», идущие радиально от опухоли корня (лимфогенное распространение).
КАК ОТЛИЧИТЬ МЕТАСТАЗЫ В ЛЕГКИХ ОТ САРКОИДОЗА ИЛИ ТУБЕРКУЛЕЗА?
Крайне важно уметь отличить на КТ-изображениях метастазы в легких и следующие очаговые образования:
Первичными злокачественными опухолями
- первичным периферическим раком
- бронхиоло-альвеолярным раком
- лимфомой, саркомой Капоши
Доброкачественными опухолями
- гамартомой, фибромой, хондромой
Гранулематозами
- туберкулезом, саркоидозом, гистоплазмозом
Воспалительными заболеваниями
- септической очаговой пневмонией и множественными абсцессами
Сосудистыми аномалиями
- артерио-венозной мальформацией
Нормальными анатомическими образованиями
- внутрилегочными лимфатическими узлами
Отличительные признаки гематогенных метастазов при компьютерной томографии (КТ)
| Морфология | Множественные очаги в среднем 0,5-3,0 см в поперечнике, с ровными контурами, округлой формы, с тенденцией к локализации и увеличению размера в нижних отделах, иногда с наличием эксцентрических или диффузных обызвествлений, мягкотканной плотности. Для полостной формы характерно наличие толстых стенок, утолщенных неравномерно. |
| Изменения размеров со временем | Могут быстро увеличиваться в размерах, в отличие от очагов доброкачественного характера, не изменяющихся в течение многих лет. |
| Параметры контрастного усиления | Вторичные очаги обычно хорошо накапливают контрастное вещество (более чем на 15 единиц Хаунсфилда) и заметно усиливаются. |
| Дополнительные сосуды | Наличие питающей артерии и дренирующей вены. |
Сделать КТ легких в Санкт-Петербурге
Василий Вишняков, врач-радиолог
Читать подробнее о Втором мнении
Читать подробнее о телемедицине


 до начала обследования снять с себя предметы, в состав которых входит металл;
до начала обследования снять с себя предметы, в состав которых входит металл; параллельное существование еще одной патологии с аналогичными проявлениями;
параллельное существование еще одной патологии с аналогичными проявлениями;